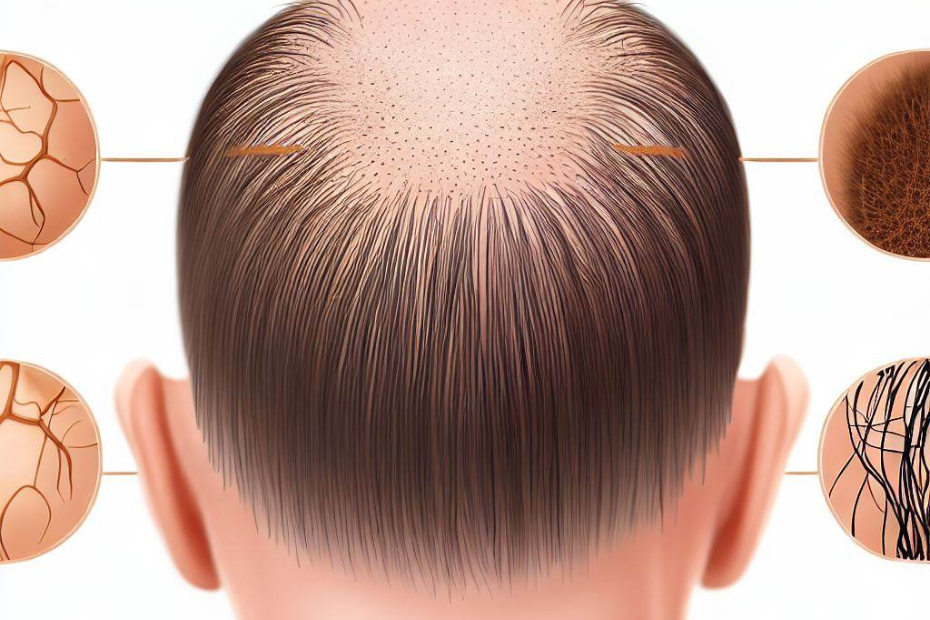
Alopecia: 10 pontes que você precisa saber sobre a perda de cabelo e como tratá-la
Na novela “Vai na Fé” da TV Globo, a personagem Marlene, interpretada por Elisa Lucinda, sofre de alopecia. Nos próximos capítulos da novela, Marlene vai mostrar pela primeira vez sua alopecia. A alopecia é uma condição que se caracteriza pela perda total ou parcial de cabelos e pêlos do corpo.
Hoje em nosso artigo vamos responder 10 perguntas sobre “Alopecia”. Vamos lá.
O que é Alopecia?
A alopecia é um termo médico que se refere à perda de cabelo em uma ou mais áreas do corpo. Embora a alopecia possa afetar homens e mulheres de todas as idades, ela é mais comum em homens e em pessoas com histórico familiar da condição.
O médico que trata a alopecia é o dermatologista. O dermatologista é um especialista em doenças da pele, cabelo e unhas e é treinado para diagnosticar e tratar uma ampla gama de condições de pele, incluindo a alopecia.
Durante a consulta, o dermatologista fará uma avaliação clínica da perda de cabelo, podendo solicitar exames para ajudar a identificar a causa subjacente da alopecia. Depois de estabelecer um diagnóstico, o dermatologista pode recomendar uma variedade de opções de tratamento, incluindo medicamentos tópicos e orais, injeções no couro cabeludo, terapia a laser ou transplante de cabelo.
1-Qual a causa da Alopecia?
A causa da alopecia pode variar dependendo do tipo de alopecia. Algumas das causas mais comuns incluem:
1.Alopecia androgenética: é uma forma hereditária de perda de cabelo que ocorre em homens e mulheres, causada por uma combinação de fatores genéticos e hormonais. Os folículos capilares se tornam sensíveis ao hormônio di-hidrotestosterona (DHT), o que pode causar a miniaturização progressiva dos folículos capilares e a perda de cabelo.
2.Alopecia areata: é uma doença autoimune em que o sistema imunológico ataca erroneamente os folículos capilares, o que pode levar à queda de cabelo em áreas circulares no couro cabeludo, sobrancelhas, barba ou outras partes do corpo.
3.Eflúvio telógeno: é uma condição em que os folículos capilares entram prematuramente na fase telógena (fase de repouso do ciclo capilar), o que pode resultar em queda de cabelo difusa e temporária. Isso pode ser causado por várias razões, como estresse, dieta inadequada, medicamentos, doenças, entre outras.
4.Tração alopecia: é causada pela tensão repetida ou contínua nos cabelos, como penteados apertados, uso excessivo de extens
5.Alopecia cicatricial: é uma condição em que o tecido cicatricial substitui os folículos capilares, o que pode levar à perda permanente de cabelo. Isso pode ser causado por uma variedade de fatores, incluindo doenças autoimunes, infecções ou lesões.
Essas são apenas algumas das causas possíveis da alopecia. É importante consultar um dermatologista para obter um diagnóstico preciso e discutir as opções de tratamento adequadas para o seu caso.
2-É possível tratar minha alopecia? Quais são minhas opções?
O tratamento para a alopecia pode variar dependendo do tipo e da gravidade da condição. Algumas das opções de tratamento para a alopecia incluem:
1.Medicamentos: O dermatologista pode prescrever medicamentos tópicos, orais ou injetáveis para tratar a alopecia, dependendo da causa subjacente. Por exemplo, a minoxidil é um medicamento tópico que pode ajudar a estimular o crescimento do cabelo em alguns casos de alopecia androgenética. Já os corticosteróides podem ser usados em casos de alopecia areata para reduzir a inflamação e ajudar a promover o crescimento do cabelo.
2.Terapia a laser: A terapia a laser de baixa intensidade pode ser usada para estimular o crescimento do cabelo em algumas pessoas com alopecia. A terapia a laser pode ajudar a aumentar o fluxo sanguíneo para o couro cabeludo, melhorar a saúde dos folículos capilares e estimular o crescimento do cabelo.
3.Transplante de cabelo: Em alguns casos, o transplante de cabelo pode ser uma opção para pessoas com alopecia avançada. Durante um transplante de cabelo, os folículos capilares são removidos de áreas do couro cabeludo onde o cabelo é mais espesso e saudável e transplantados para áreas com perda de cabelo.
4.Mudanças no estilo de vida: Em alguns casos, fazer mudanças no estilo de vida pode ajudar a reduzir a perda de cabelo ou melhorar a saúde do cabelo. Por exemplo, reduzir o estresse, seguir uma dieta equilibrada e evitar penteados apertados pode ajudar a promover o crescimento do cabelo e melhorar a saúde do couro cabeludo.
É importante lembrar que nem todas as opções de tratamento funcionam para todas as pessoas com alopecia. É essencial consultar um dermatologista para obter um diagnóstico preciso e discutir as opções de tratamento adequadas para o seu caso específico de alopecia.
3-Quais são os efeitos colaterais dos tratamentos disponíveis?
Os efeitos colaterais dos tratamentos para a alopecia podem variar dependendo do tipo de tratamento utilizado. Alguns dos efeitos colaterais mais comuns incluem:
1.Minoxidil: O uso tópico de minoxidil pode causar irritação do couro cabeludo, coceira, descamação e vermelhidão. Em casos raros, pode ocorrer perda de cabelo excessiva no início do tratamento, mas geralmente é temporária.
2.Finasterida: A finasterida é um medicamento oral que pode causar efeitos colaterais como disfunção erétil, diminuição da libido, dor testicular e ginecomastia em homens. As mulheres grávidas não devem manipular ou usar finasterida, pois pode causar defeitos congênitos no feto masculino.
3.Corticosteroides: Os corticosteroides podem causar efeitos colaterais como aumento de peso, retenção de líquidos, hipertensão arterial, diabetes, osteoporose, fraqueza muscular, acne, aumento do crescimento de pelos no rosto e corpo, entre outros.
4.Terapia a laser: A terapia a laser pode causar irritação do couro cabeludo, vermelhidão, coceira e sensação de queimação em algumas pessoas.
5.Transplante de cabelo: O transplante de cabelo pode causar dor, inchaço, coceira e vermelhidão no couro cabeludo após a cirurgia. Em alguns casos, pode ocorrer infecção, cicatrizes ou enxertos que não sobrevivem.
É importante lembrar que nem todas as pessoas experimentam efeitos colaterais ao usar esses tratamentos e, em alguns casos, os efeitos colaterais podem ser leves e temporários. No entanto, é essencial discutir os possíveis efeitos colaterais com um dermatologista antes de iniciar qualquer tratamento para alopecia.
4-Quanto tempo leva para os tratamentos funcionarem?
O tempo que leva para os tratamentos para alopecia começarem a funcionar pode variar de acordo com o tipo de tratamento utilizado e a causa subjacente da perda de cabelo. Em geral, pode levar várias semanas ou até meses antes que sejam observados resultados significativos.
Alguns exemplos incluem:
1.Minoxidil: Pode levar cerca de 3 a 6 meses de uso regular do medicamento antes que o crescimento do cabelo seja notado.
2.Fanasterida: Pode levar cerca de 3 a 6 meses de uso regular do medicamento antes que o crescimento do cabelo seja notado.
3.Corticosteróides: Pode levar cerca de 4 a 6 semanas para reduzir a inflamação e permitir o crescimento do cabelo.
4.Terapia a laser: Pode levar cerca de 3 a 6 meses de tratamento regular antes que o crescimento do cabelo seja notado.
5.Transplante de cabelo: Pode levar de 6 a 12 meses para que o cabelo transplante comece a crescer e preencher a área transplantada.
É importante lembrar que os tratamentos para alopecia não funcionam para todas as pessoas e que os resultados podem variar de pessoa para pessoa. É essencial consultar um dermatologista para discutir as opções de tratamento adequadas para o seu caso e ter expectativas realistas sobre o tempo que levará para que o tratamento comece a funcionar.
5-Existe alopecia permanente?
Sim, a alopecia permanente é uma condição na qual a perda de cabelo é irreversível e o cabelo não pode ser regenerado ou restaurado. Algumas causas de alopecia permanente incluem:
1.Alopecia cicatricial: Nesta condição, a inflamação crônica no couro cabeludo pode destruir os folículos capilares e substituí-los por cicatrizes, impedindo o crescimento de cabelo novo.
2.Alopecia androgenética: Esta é a forma mais comum de perda de cabelo permanente em homens e mulheres. É causada por uma sensibilidade genética aos hormônios andrógenos, que podem encolher e destruir gradualmente os folículos capilares, impedindo o crescimento de cabelo novo.
3.Alopecia universal: Nesta condição rara, a perda de cabelo ocorre em todo o corpo, incluindo sobrancelhas, cílios e pêlos pubianos. É causada por uma condição autoimune que ataca os folículos capilares.
4.Cicatrizes de queimaduras ou outras lesões na pele: As cicatrizes deixadas por queimaduras graves ou outras lesões na pele podem danificar os folículos capilares de forma irreversível, impedindo o crescimento de cabelo novo.
É importante consultar um dermatologista para obter um diagnóstico correto e avaliar as opções de tratamento disponíveis para a sua condição de alopecia. Em alguns casos, pode ser possível retardar ou estabilizar a perda de cabelo, mesmo em casos de alopecia permanente.
6-Existem outras condições médicas que possam causar alopecia?
Sim, existem várias condições médicas que podem causar alopecia, incluindo:
1.Doenças autoimunes: Algumas condições autoimunes, como o lúpus, podem causar a perda de cabelo.
2.Distúrbios hormonais: Desequilíbrios hormonais, como o hipotireoidismo ou hipertireoidismo, podem levar à perda de cabelo.
3.Infecções fúngicas ou bacterianas: Algumas infecções fúngicas ou bacterianas, como a micose do couro cabeludo, podem causar a perda de cabelo.
4.Eflúvio telógeno: Esta é uma condição temporária em que uma grande quantidade de cabelo entra em sua fase de repouso (telógena) e eventualmente cai, muitas vezes como resultado de estresse, desequilíbrios hormonais ou deficiências nutricionais.
5.Alopecia areata: Esta é uma doença autoimune que causa a perda de cabelo em áreas localizadas, muitas vezes em forma de círculos.
6.Tricotilomania: Este é um distúrbio psicológico em que uma pessoa arranca o próprio cabelo.
7.Deficiências nutricionais: Deficiências nutricionais, especialmente de ferro e proteínas, podem levar à perda de cabelo.
8.Medicamentos: Alguns medicamentos, como quimioterapia e medicamentos para a acne, podem causar a perda de cabelo.
10.Trauma físico: Trauma físico, como queimaduras, lesões na cabeça ou fricção excessiva no couro cabeludo, pode causar a perda de cabelo.
Se você está sofrendo de perda de cabelo, é importante procurar um dermatologista ou outro profissional de saúde para obter um diagnóstico preciso e discutir as opções de tratamento adequadas para sua condição específica.
7-Há algum estilo de vida ou mudança alimentar que possa ajudar na melhoria da alopecia?
Sim, algumas mudanças no estilo de vida e na dieta podem ajudar a melhorar a alopecia em alguns casos. Aqui estão algumas dicas que podem ser úteis:
1.Alimentação saudável: Uma dieta rica em nutrientes pode ajudar a promover o crescimento do cabelo. Certifique-se de incluir alimentos ricos em proteínas, como carnes magras, peixes, ovos e leguminosas, além de frutas e vegetais coloridos que fornecem vitaminas e minerais essenciais.
2.Suplementos nutricionais: Se você tem deficiência de vitaminas ou minerais, suplementos nutricionais podem ser benéficos. Consulte um médico antes de iniciar qualquer suplemento.
3.Redução do estresse: O estresse pode desencadear a alopecia em algumas pessoas. A prática de exercícios físicos, meditação, ioga ou outras atividades relaxantes podem ajudar a reduzir o estresse.
4.Evitar tratamentos capilares agressivos: Alguns tratamentos capilares, como alisamentos, permanentes e tinturas, podem danificar o cabelo e levar à queda. Evite o uso excessivo desses tratamentos ou procure opções menos agressivas.
5.Evitar o fumo: O fumo pode afetar a circulação sanguínea no couro cabeludo, o que pode prejudicar o crescimento do cabelo.
6.Manter a saúde geral: Condições médicas crônicas, como diabetes e doenças autoimunes, podem afetar a saúde do cabelo. Manter uma boa saúde geral pode ajudar a prevenir a alopecia associada a essas condições.
Lembre-se de que as mudanças no estilo de vida e na dieta podem ajudar a prevenir a alopecia ou melhorar a saúde do cabelo em alguns casos, mas nem sempre são uma solução completa para a perda de cabelo. É importante discutir suas preocupações com um dermatologista ou outro profissional de saúde para obter um diagnóstico preciso e discutir as opções de tratamento adequadas para sua condição específica.
8-Como posso prevenir a progressão da alopecia?
Infelizmente, nem todas as formas de alopecia podem ser prevenidas, mas há algumas coisas que podem ajudar a retardar ou impedir a progressão da perda de cabelo em algumas pessoas. Aqui estão algumas dicas que podem ajudar:
1.Trate qualquer condição médica subjacente: A alopecia pode ser causada por condições médicas subjacentes, como doenças autoimunes, infecções fúngicas ou problemas de tireoide. Tratar essas condições pode ajudar a retardar a progressão da alopecia.
2.Evite tratamentos capilares agressivos: Tratamentos capilares agressivos, como alisamentos químicos, permanentes e tinturas, podem danificar o cabelo e levar à queda. Tente evitar o uso excessivo desses tratamentos ou opte por opções menos agressivas.
3.Cuide do seu cabelo: Manter o cabelo limpo e saudável pode ajudar a evitar danos que podem levar à queda. Use produtos suaves e evite penteados apertados que possam puxar os cabelos.
4.Mantenha uma dieta saudável: Uma dieta rica em nutrientes pode ajudar a promover o crescimento do cabelo. Certifique-se de incluir alimentos ricos em proteínas, vitaminas e minerais essenciais.
5.Reduza o estresse: O estresse pode desencadear a alopecia em algumas pessoas. Tente encontrar maneiras de reduzir o estresse, como exercícios físicos, meditação ou outras atividades relaxantes.
6.Consulte um dermatologista: Se você notar queda de cabelo, é importante consultar um dermatologista para obter um diagnóstico preciso e discutir as opções de tratamento adequadas para sua condição específica.
Lembre-se de que a prevenção da alopecia nem sempre é possível, mas seguir essas dicas pode ajudar a retardar a progressão da perda de cabelo em algumas pessoas. Se você estiver preocupado com a queda de cabelo, é importante consultar um profissional de saúde para obter um diagnóstico preciso e discutir as opções de tratamento adequadas para sua condição específica.
9-A alopecia pode ser um sinal de algum outro problema de saúde?
Sim, a alopecia pode ser um sinal de outros problemas de saúde. Algumas formas de alopecia são causadas por condições médicas subjacentes, como doenças autoimunes, infecções fúngicas ou problemas de tireoide. A perda de cabelo também pode ser um efeito colateral de certos medicamentos.
Além disso, a alopecia pode estar associada a outros problemas de saúde, como estresse, ansiedade, depressão e distúrbios alimentares. O estresse pode desencadear a alopecia em algumas pessoas, e a ansiedade e a depressão podem afetar negativamente o sistema imunológico, o que pode levar à queda de cabelo.
É importante consultar um dermatologista se você notar uma queda de cabelo significativa, especialmente se estiver acompanhada de outros sintomas, como dor, coceira ou descamação do couro cabeludo. O dermatologista pode realizar exames para descartar outras condições médicas subjacentes e determinar a causa da alopecia. Em alguns casos, o médico pode encaminhá-lo a um especialista em endocrinologia, imunologia ou outras áreas médicas para avaliação adicional.
10-Com que frequência devo fazer acompanhamento?
A frequência do acompanhamento para alopecia depende do tipo e gravidade da sua condição, bem como do tratamento que está sendo utilizado. Em geral, é recomendado que você faça um acompanhamento regular com seu dermatologista para avaliar a resposta ao tratamento e fazer ajustes, se necessário.
Se você estiver em um tratamento medicamentoso para alopecia, seu dermatologista pode querer vê-lo com mais frequência para avaliar a eficácia do medicamento e monitorar quaisquer efeitos colaterais. Em alguns casos, o médico pode solicitar exames de sangue ou outros testes de acompanhamento para avaliar a saúde do seu cabelo e couro cabeludo.
Além disso, se você notar uma queda significativa de cabelo, dor ou coceira no couro cabeludo ou outros sintomas, é importante consultar seu dermatologista imediatamente. O dermatologista pode avaliar a causa da queda de cabelo e fazer os ajustes necessários em seu tratamento.
Em geral, é uma boa ideia fazer um acompanhamento com seu dermatologista a cada três a seis meses para avaliar a resposta ao tratamento e garantir que sua condição esteja sendo bem controlada. Se você tiver dúvidas sobre a frequência do acompanhamento ou quando deve marcar uma consulta, converse com seu dermatologista.
Conclusão:
Alopecia é uma condição médica que pode levar à queda de cabelo em diferentes partes do corpo. Existem vários tipos de alopecia, incluindo alopecia androgenética, alopecia areata e alopecia cicatricial, cada um com suas próprias causas e tratamentos.
A causa mais comum de alopecia é a predisposição genética, mas também pode ser causada por outras condições médicas, estresse, ansiedade e depressão. É importante consultar um dermatologista se você notar uma queda significativa de cabelo ou outros sintomas relacionados ao couro cabeludo.
O tratamento para alopecia pode incluir medicamentos, terapias com luz, terapia imunossupressora e transplante capilar. Cada opção de tratamento pode ter seus próprios efeitos colaterais e levar um tempo diferente para mostrar resultados.
Alguns pacientes podem se beneficiar de mudanças no estilo de vida, como melhorar a alimentação e reduzir o estresse, para melhorar a saúde do cabelo e do couro cabeludo.
O acompanhamento com um dermatologista é essencial para monitorar a progressão da alopecia e fazer ajustes no tratamento, se necessário. A frequência do acompanhamento pode variar dependendo do tipo e gravidade da sua condição, bem como do tratamento que está sendo utilizado.
Esperamos que o nosso artigo sobre Alopecia tenha sido útil para você. Gostaríamos de saber se você gostou do artigo e se ele foi útil para você.
Gostou do artigo? ( SIM / NÃO )
Por favor, responda à pergunta abaixo no formulário e nos deixe saber sua opinião. Além disso, se você tiver alguma dúvida ou sugestão para um novo artigo, sinta-se à vontade para compartilhar conosco no formulário. Estamos sempre buscando maneiras de melhorar e fornecer conteúdo útil para nossos leitores.
Obrigado pelo seu feedback.
[contact-form][contact-field label=”Nome” type=”name” required=”true” /][contact-field label=”E-mail” type=”email” required=”true” /][contact-field label=”Site” type=”url” /][contact-field label=”Mensagem” type=”textarea” /][/contact-form]